Polipi uterini: A Detailed Examination of Its Nature, Etiology, Clinical Manifestations, and Therapeutic Approach
I polipi uterini sono la patologia benigna più comune nelle donne con sanguinamento uterino anomalo o infertilità.
Polipi uterini: Definizione e caratteristiche generali
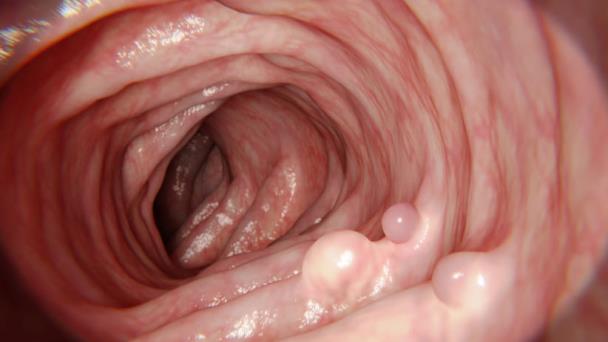
Un polipo uterino, noto anche come polipo endometriale, rappresenta una proliferazione anomala di tessuto che si proietta nella cavità uterina. Questa crescita, che si attacca alla parete uterina tramite una base stretta chiamata peduncolo o un gambo più ampio, è composta principalmente dal rivestimento interno dell’utero, l’endometrio.
Istologicamente, un polipo endometriale è caratterizzato da un rivestimento epiteliale che circonda una struttura interna costituita da quantità variabili di stroma (tessuto di supporto), ghiandole endometriali e vasi sanguigni.
Sebbene la localizzazione più comune di queste escrescenze sia il lume della cavità uterina, è importante notare che talvolta possono avere origine nel canale cervicale (il tubo che collega l’utero alla vagina) o addirittura estendersi nella vagina.
L’intervallo di età in cui è stata documentata la presenza di polipi uterini è ampio e va dalla prima adolescenza (12 anni) alla vecchiaia (81 anni). Tuttavia, la prevalenza di questa condizione aumenta significativamente con l’età, essendo più comune nelle donne tra i 40 e i 65 anni.

La rarità dei polipi uterini nella popolazione adolescente è notevole. Nell’ambito dei polipi che si presentano con sintomi, si osserva una tendenza all’aumento della prevalenza con l’età e diversi studi suggeriscono una maggiore incidenza nelle donne in premenopausa rispetto a quelle che hanno già superato la menopausa.
In effetti, i polipi uterini sono considerati la patologia benigna più comune nelle donne che presentano sanguinamenti uterini anomali o che hanno difficoltà a concepire (infertilità), essendo questi i due sintomi cardinali associati alla loro presenza.
Le dimensioni dei polipi uterini possono variare notevolmente: si va dai millimetri, che spesso passano inosservati, a diversi centimetri di diametro.
È fondamentale notare che l’impatto dei polipi sulla fertilità femminile dipende in larga misura dalle loro dimensioni e dalla loro posizione. Mentre alcuni polipi di piccole dimensioni possono non interferire con la capacità riproduttiva, altri, soprattutto quelli più grandi o localizzati in aree strategiche dell’utero, possono ostacolare il trasporto degli spermatozoi verso l’ovulo e compromettere l’impianto dell’embrione nell’endometrio.
Fattori di rischio associati allo sviluppo di polipi uterini
Diversi fattori sono stati identificati come potenziali responsabili dello sviluppo di polipi uterini, sebbene l’eziologia precisa di questa condizione non sia ancora del tutto chiarita. Tra questi fattori di rischio, i livelli ormonali giocano un ruolo fondamentale.
In primo luogo, gli estrogeni, ormoni sessuali femminili prodotti principalmente dalle ovaie e, in misura minore, dalle ghiandole surrenali, sono stati associati a un aumento del rischio di sviluppare polipi endometriali. Durante la gravidanza, anche la placenta contribuisce alla sintesi di questi ormoni.
L’influenza degli estrogeni sulla crescita dell’endometrio suggerisce un legame diretto con la proliferazione anormale del tessuto che caratterizza i polipi uterini.
In secondo luogo, il tamoxifene, un farmaco ampiamente utilizzato e di provata efficacia per il trattamento del cancro al seno, è stato implicato nello sviluppo di polipi uterini in una percentuale significativa di donne in postmenopausa.
Gli studi indicano che tra il 2% e il 36% delle donne in trattamento con tamoxifene può sviluppare polipi uterini. Si ritiene che l’effetto antiestrogenico del tamoxifene sul tessuto mammario possa avere un effetto estrogenico paradossale sull’endometrio, stimolandone la crescita e la formazione di polipi.
In terzo luogo, anche i trattamenti ormonali nelle donne in postmenopausa, volti ad alleviare i sintomi associati alla carenza di estrogeni, sono stati considerati un potenziale fattore di rischio per lo sviluppo di polipi uterini.
La somministrazione di estrogeni esogeni può stimolare la crescita dell’endometrio e, di conseguenza, aumentare la probabilità di formazione di polipi.
In quarto luogo, l’età avanzata è stata identificata come un fattore di rischio indipendente per lo sviluppo di polipi uterini. Con l’avanzare dell’età, i cambiamenti ormonali e altri processi fisiologici possono aumentare la suscettibilità allo sviluppo di queste formazioni.
In quinto luogo, mentre alcuni primi studi hanno suggerito una possibile associazione tra ipertensione e obesità e lo sviluppo di polipi uterini, ricerche più recenti tendono a concludere che, da soli, questi fattori non possono essere considerati cause dirette o fattori di rischio significativi per il loro sviluppo.
Tuttavia, è importante considerare che sia l’ipertensione che l’obesità possono essere correlate a squilibri ormonali che potrebbero influenzare indirettamente il rischio di sviluppare polipi.
Infine, alcune malattie rare, come la sindrome di Lynch, un disturbo ereditario che aumenta il rischio di diversi tipi di cancro, e la sindrome di Cowden, una condizione genetica caratterizzata dalla crescita di amartomi multipli, sono state associate a un aumento del rischio di sviluppare polipi endometriali.
Queste associazioni suggeriscono l’esistenza di meccanismi genetici e molecolari sottostanti che possono predisporre alcuni individui alla formazione di polipi uterini.
Manifestazioni cliniche dei polipi uterini
Quando i polipi uterini si presentano clinicamente, i loro sintomi più comuni e rilevanti sono le alterazioni del pattern di sanguinamento uterino.
In primo luogo, il sanguinamento uterino anomalo, spesso descritto dalle pazienti come un sanguinamento vaginale al di fuori del regolare ciclo mestruale, è il sintomo più prevalente e interessa una percentuale considerevole di donne con polipi, compresa tra il 64% e l’88%.
Questo sanguinamento può presentarsi in varie forme, rendendo talvolta difficile l’interpretazione da parte della paziente.
Nell’ambito dello spettro del sanguinamento uterino anomalo, la menorragia, caratterizzata da mestruazioni eccessivamente pesanti e prolungate, è una delle possibili manifestazioni. Questo forte sanguinamento mestruale può interferire significativamente con la qualità di vita della donna, causando affaticamento, anemia e stress emotivo.
Un’altra manifestazione è la metrorragia, definita come sanguinamento vaginale che si verifica al di fuori dei regolari periodi mestruali. In genere, questo sanguinamento non è pesante come la menorragia, ma la sua imprevedibilità può causare preoccupazione e richiedere una valutazione medica.
L’uterofagia è un sintomo particolarmente comune nelle donne in premenopausa con polipi endometriali, sebbene sia una presentazione comune anche nelle donne in postmenopausa, dove qualsiasi sanguinamento vaginale è considerato anormale e deve essere indagato.
Infine, il sanguinamento vaginale dopo il rapporto sessuale (coitorragia) è un altro sintomo che può essere associato alla presenza di polipi uterini, soprattutto quelli localizzati nel canale cervicale o vicino all’osso cervicale interno. L’attrito durante il rapporto sessuale può irritare il polipo e causare un’emorragia.
Approccio terapeutico ai polipi uterini
Una volta diagnosticato un polipo uterino, il trattamento di scelta è principalmente chirurgico, con l’obiettivo di rimuovere il polipo e, in alcuni casi, ottenere tessuto per l’analisi istopatologica.
Una delle tecniche chirurgiche utilizzate è il curettage uterino (raschiamento), una procedura che prevede la dilatazione della cervice e l’inserimento di uno strumento chiamato curette per raschiare le pareti dell’utero e rimuovere il tessuto anomalo, compreso il polipo.
Sebbene il curettage possa essere efficace nella rimozione dei polipi, ha il limite di essere una procedura “cieca”, cioè il chirurgo non ha una visualizzazione diretta dell’interno della cavità uterina e quindi c’è un rischio maggiore di resezione incompleta o di danni alle pareti uterine.
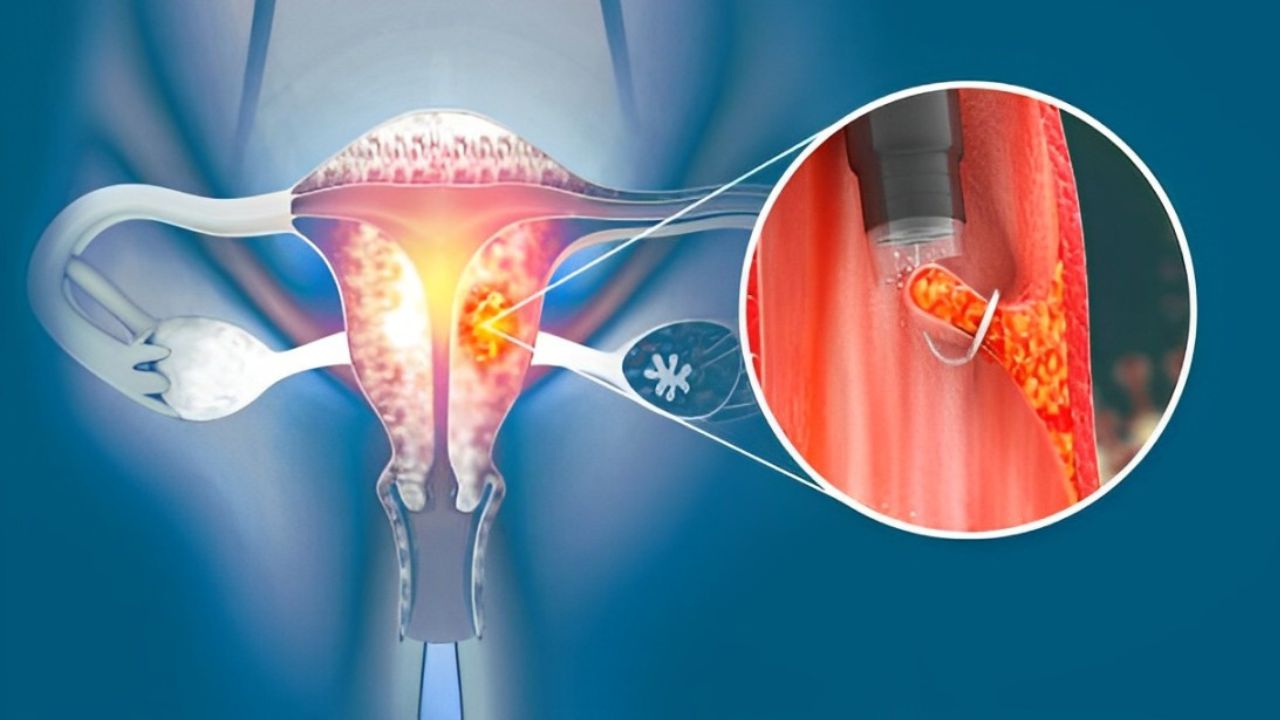
Una tecnica chirurgica più precisa e consigliata è la resezione isteroscopica. Questa procedura minimamente invasiva viene eseguita introducendo un isteroscopio, un sottile telescopio con una fonte di luce e una telecamera, attraverso la cervice nella cavità uterina.
L’isteroscopio consente al chirurgo di visualizzare direttamente il polipo, di identificarne la base di impianto e di asportarlo in modo controllato utilizzando piccoli strumenti inseriti attraverso il canale dell’isteroscopio. La resezione isteroscopica offre diversi vantaggi rispetto al curettage, tra cui una maggiore precisione nella rimozione del polipo, una minore probabilità di recidiva e la possibilità di ottenere un campione di tessuto specifico per il polipo da sottoporre ad analisi istopatologica.
In situazioni specifiche, come nelle donne in perimenopausa con polipi che, all’analisi microscopica, suggeriscono un rischio di malignità (sebbene la trasformazione maligna dei polipi uterini sia rara), l’isterectomia (rimozione chirurgica dell’intero utero) può essere considerata un’alternativa terapeutica.
L’isterectomia garantisce l’asportazione completa del tessuto endometriale e quindi riduce significativamente il rischio di recidiva o di sviluppo di un tumore dell’utero.
Strategie per la diagnosi precoce e considerazioni preventive
Infine, per quanto riguarda la prevenzione dei polipi uterini, è difficile stabilire misure preventive specifiche a causa dell’incertezza sulle loro cause esatte. Poiché i fattori ormonali sembrano svolgere un ruolo importante, il mantenimento di un sano equilibrio ormonale potrebbe essere utile, anche se non esistono strategie preventive definitive. Pertanto, la raccomandazione principale è quella di sottoporsi a regolari controlli ginecologici.
Questi controlli consentono di individuare precocemente eventuali anomalie uterine, compresi i polipi, attraverso l’esame fisico, l’ecografia transvaginale e, in caso di sospetto, l’isteroscopia diagnostica.
La diagnosi precoce dei polipi uterini facilita il trattamento tempestivo e può prevenire l’insorgenza dei sintomi e delle complicazioni associate.
È importante sapere che, sebbene i polipi uterini non siano generalmente pericolosi per la vita o cancerosi, possono rendere difficile il concepimento per le coppie.
Alcune malattie rare, come la sindrome di Lynch o la sindrome di Cowden, sono associate a un rischio maggiore di sviluppare polipi endometriali.
Prendetevi sempre cura della vostra salute con un servizio unico ed efficiente. Visitate Pharmamedic.
Vi invito a leggere un altro interessante articolo:
Benessere mentale: 1 sogno vero con AI
Fonte:
https://www.mayoclinic.org/es/diseases-conditions/uterine-polyps/diagnosis-treatment/drc-20378713