La enfermedad de Crohn junto con la colitis ulcerosa forma para de las llamadas enfermedades inflamatorias intestinales. La causa de la enfermedad de Crohn es desconocida.
Desde su descubrimiento hace un siglo han surgido varias teorías de la causa, incluyendo la autoinmunidad, la infección mico bacteriana y la respuesta inmune errónea a los alimentos y otros materiales ingeridos. No existen pruebas sólidas para ninguna de estas teorías.
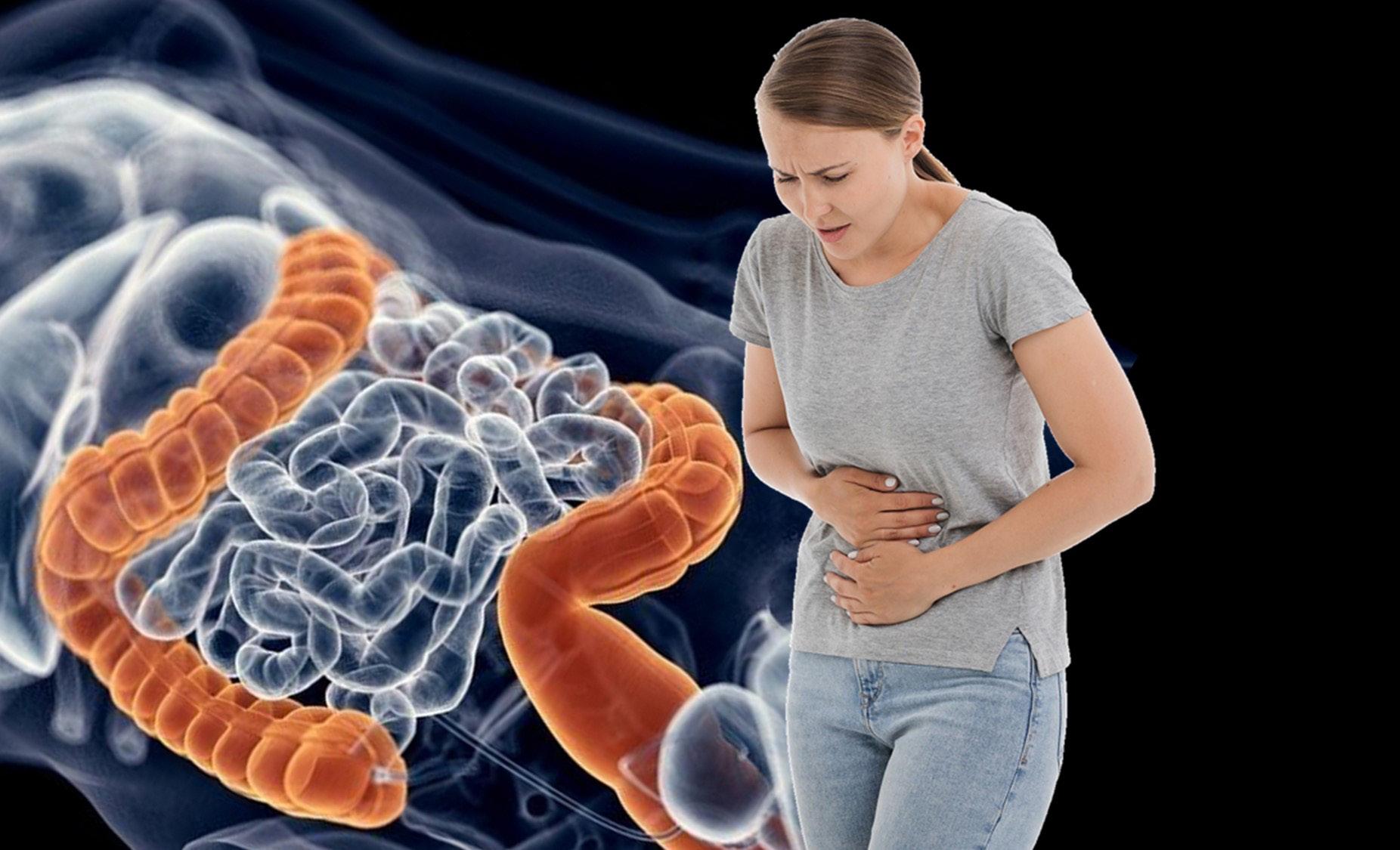
Es una enfermedad inflamatoria crónica con manifestaciones intermitentes que afectan principalmente al tracto gastrointestinal en toda su extensión desde la boca hasta el ano.
Si bien se desconoce la causa de la enfermedad de Crohn, se cree que se debe a una combinación de factores ambientales, inmunitarios y microbiológicos en individuos genéticamente susceptibles.
Ésta enfermedad produce síntomas específicos tales como:
Dolor abdominal, diarrea, incontinencia fecal, sangrado rectal, tenesmo, pérdida de peso, anemia y fatiga. Los síntomas extra intestinales pueden comprometer la piel, las articulaciones, la vía biliar y los ojos. Debido a la inflamación recurrente y a veces al estado crónico pueden desarrollarse obstrucciones intestinales y los enfermos están en mayor riesgo de desarrollar cáncer de colon.
Los fumadores de tabaco tienen el doble de probabilidades de desarrollar la enfermedad de Crohn que los no fumadores.
El factor desencadenante es en muchos casos una gastroenteritis. El diagnóstico se basa en una serie de hallazgos incluyendo biopsias, apariencia de la pared intestinal, localización de las zonas afectadas del tracto gastro-digestivo, técnicas de imagen médicas y descripción de los síntomas. Otras condiciones que pueden mostrar síntomas en común son el síndrome del intestino irritable y la enfermedad de Behçet.
No hay medicamentos ni procedimientos quirúrgicos que puedan curar la enfermedad de Crohn. Las opciones de tratamiento tienen la intención de reducir los síntomas, mantener la remisión y prevenir las recaídas.
Es recomendable que los pacientes se realicen colonoscopias cada pocos años para controlar la evolución de la enfermedad así como para la prevención del cáncer de colon.
Junto a la medicación, los cambios en el estilo de vida son importantes, y pueden ayudar a reducir los síntomas de la enfermedad, así como mejorar el pronóstico. Se recomienda el cese del tabaco en los fumadores, una alimentación sana que evite los alimentos que desencadenen síntomas, mantener una correcta hidratación, y la práctica regular de ejercicio físico no extenuante.
Dietas utilizadas en la práctica clínica
En situación de brote, en la práctica clínica generalmente se contemplan cuatro dietas:
- Baja en residuos (también denominada dieta baja en fibra). Está indicada en pacientes con inflamación severa, y en casos de estenosis confirmada o sospechada a fin de disminuir el riesgo de obstrucción. La fibra que generalmente se evita es la de tipo insoluble (vegetales crucíferos, piel de frutas, nueces, semillas, frutos secos, etc.).
- Baja en grasas (también denominada dieta de protección biliar). Está indicada en pacientes con afectación del íleon. Cuando el íleon está comprometido, la absorción de grasas y bilis es reducida, y su ingesta favorece el aumento de la diarrea y la irritación del colon.
- De protección gástrica (coloquialmente denominada dieta blanda).
- Sin lactosa o sin lácteos. En brote puede aparecer una intolerancia a los lácteos. La presencia de lactasa (enzima que digiere la lactosa) puede disminuir durante los brotes, pero no parece ser la causa predominante que explique la intolerancia.
No existe una pauta unificada en cuanto a la elección o la combinación de estas dietas, sino que es función de la tolerancia individual del paciente, de la gravedad de su brote, y de la zona afectada del tracto digestivo.
Dependiendo del lugar de la inflamación se clasifica el Crohn en:
- Ileocolitis, es la forma más común, afecta la parte inferior del intestino delgado (íleon) y el intestino grueso (colon).
- Enteritis de Crohn, afecta al intestino delgado en general.
- Ileítis, que afecta al íleon o porción final del intestino delgado.
- Enfermedad de Crohn gastroduodenal, que causa inflamación en el estómago y la primera parte del intestino delgado, denominada duodeno.
- Yeyunoileítis, que ocasiona parches de inflamación desiguales en la mitad superior del intestino delgado (yeyuno).
- Colitis de Crohn (granulomatosa), que afecta al colon.
- Crohn en estado crítico estenosante, se han documentado pocos casos en el mundo y se da cuando la enfermedad no responde a ningún tratamiento, en este caso se procedería a la cirugía si el área afectada no fuese muy extensa.