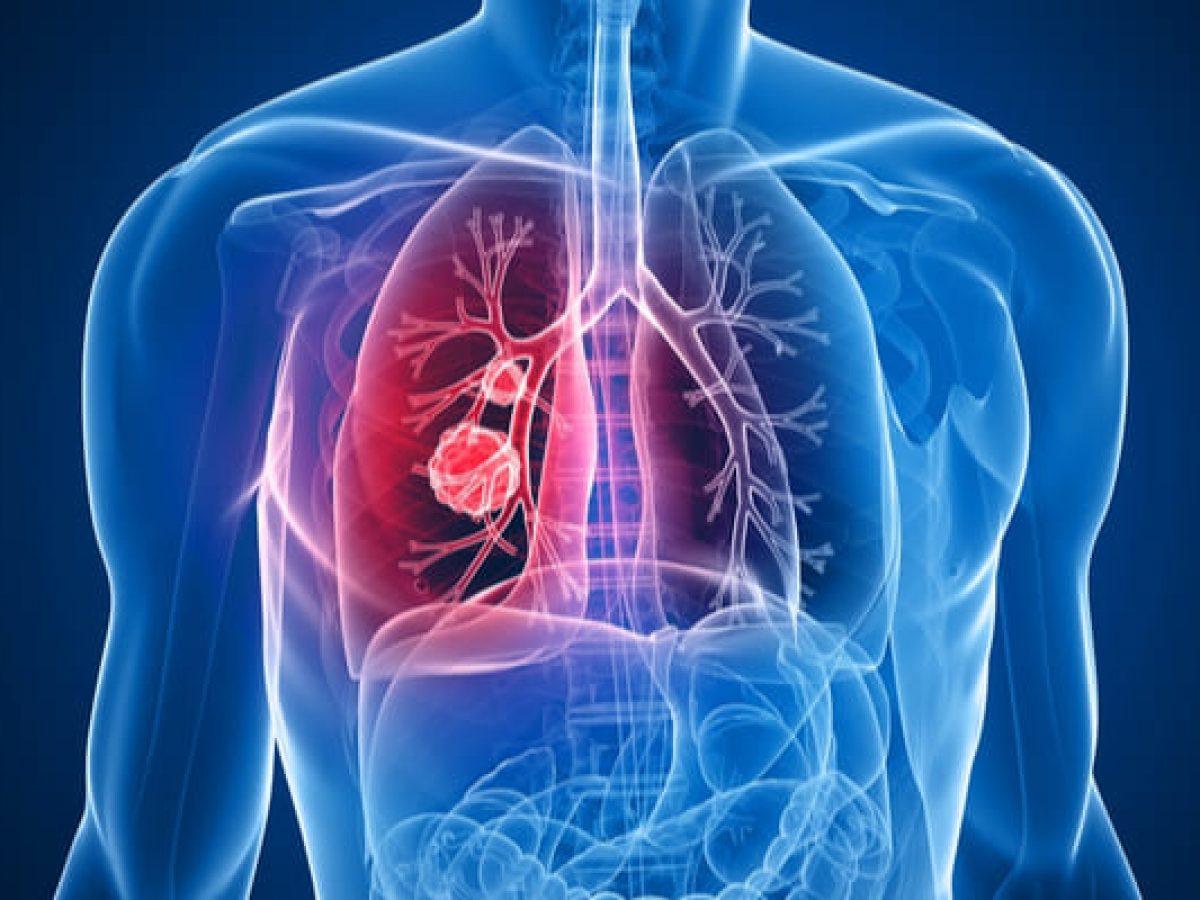
Il tromboembolismo polmonare (PE) è l’ostruzione di un’arteria nei polmoni da parte di una sostanza che si è spostata da un’altra parte del corpo attraverso il flusso sanguigno (trombo).
I sintomi di una PTE possono includere mancanza di respiro (dispnea), dolore al petto, soprattutto quando si inspira, e tosse con sangue (emottisi). Possono comparire anche i sintomi di un coagulo di sangue nella gamba, come una gamba rossa, calda, gonfia e dolorosa. I segni dell’EP comprendono bassi livelli di ossigeno nel sangue, respirazione rapida (tachipnea), battito cardiaco accelerato (tachicardia) e talvolta una leggera febbre. I casi più gravi possono causare svenimenti, pressione sanguigna anormalmente bassa (ipotensione), shock ostruttivo e morte improvvisa.
L’EP è di solito il risultato di un coagulo di sangue nella gamba che raggiunge il polmone.
Il rischio di coaguli di sangue aumenta in caso di cancro, riposo prolungato a letto, fumo, ictus, alcune condizioni genetiche, farmaci a base di estrogeni, gravidanza, obesità e dopo alcuni tipi di interventi chirurgici. Una piccola percentuale di casi è dovuta all’embolizzazione di aria, grasso o liquido amniotico. La diagnosi si basa su segni e sintomi in combinazione con i risultati degli esami. Se il rischio è basso, un esame del sangue noto come D-dimero può escludere la condizione. Altrimenti, una TAC con angiografia polmonare, una scansione di ventilazione/perfusione polmonare o un’ecografia Doppler delle gambe possono confermare la diagnosi. Insieme, la trombosi venosa profonda e la PE sono note come tromboembolismo venoso (TEV).
All’esame fisico, i polmoni sono solitamente normali. Occasionalmente, si può sentire uno sfregamento pleurico sull’area polmonare interessata (soprattutto nella PTE con infarto). Talvolta è presente un versamento pleurico essudativo, rilevabile dalla diminuzione della nota di percussione, dei suoni respiratori udibili e della risonanza vocale. La tensione del ventricolo destro può essere rilevata come un rialzo parasternale sinistro, una forte componente polmonare del secondo suono cardiaco e/o un aumento della pressione venosa giugulare. Può essere presente una febbre di basso grado, soprattutto se c’è un’emorragia o un infarto polmonare associato.
Poiché gli emboli polmonari più piccoli tendono a depositarsi in aree più periferiche senza circolazione collaterale, è più probabile che causino infarto polmonare e piccoli versamenti (entrambi dolorosi), ma non ipossia, dispnea o instabilità emodinamica come la tachicardia.
Cause
Dopo un primo episodio di PE, la ricerca di cause secondarie è solitamente breve. Solo quando si verifica una seconda EP, e soprattutto quando questa si verifica mentre si è ancora in terapia anticoagulante, viene intrapresa un’ulteriore ricerca delle condizioni sottostanti. Questo include test (“screening della trombofilia”) per la mutazione del fattore V Leiden, gli anticorpi antifosfolipidi, la proteina C e S e i livelli di antitrombina, e successivamente la mutazione della protrombina, la mutazione MTHFR, il livello del fattore VIII e le anomalie ereditarie della coagulazione più rare.
Diagnosi
Per diagnosticare un’embolia polmonare, si raccomanda di esaminare i criteri clinici per determinare la necessità di eseguire i test. Nei soggetti a basso rischio, che hanno meno di 50 anni, una frequenza cardiaca inferiore a 100 battiti al minuto, un livello di ossigeno superiore al 94% con aria ambiente, assenza di gonfiore alle gambe, tosse con sangue, interventi chirurgici o traumi al corpo, nelle ultime quattro settimane, precedenti coaguli di sangue o uso di estrogeni, di solito non sono necessari ulteriori test.