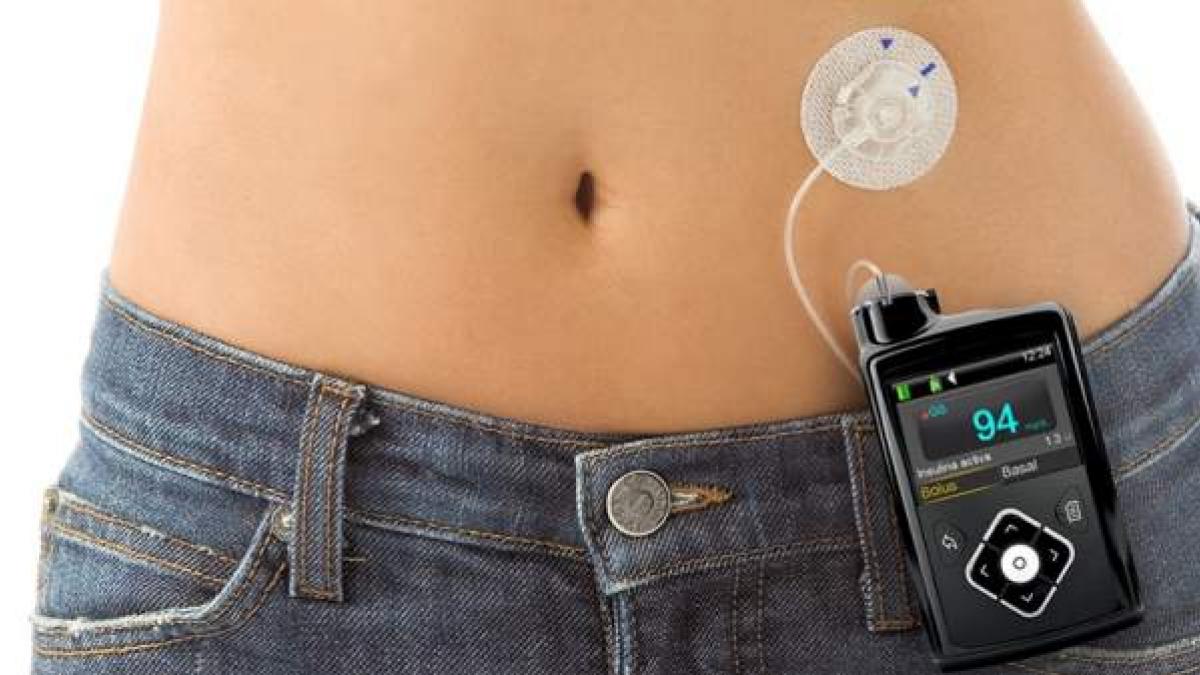
È un dispositivo creato dal Dipartimento di Ingegneria Biomedica della North Carolina State University per sostituire le iniezioni di insulina. Vengono quasi sempre indossati sul corpo con una fascia, una cintura, una borsa o un gancio.
Ora alcuni modelli sono wireless. Alcuni microinfusori possono collegarsi o comunicare con un sensore di glucosio per monitorare i livelli di glucosio nel sangue (glucometro continuo o CGM). Ciò consente all’utente (o in alcuni casi al microinfusore) di interrompere il rilascio di insulina se la glicemia si abbassa troppo.
Molti microinfusori comunicano ora in modalità wireless con i glucometri continui (CGM). Alcuni hanno una modalità “automatica” che modifica la velocità basale in base all’aumento o alla diminuzione della glicemia. (Questo sistema viene talvolta definito “a circuito chiuso”.
Il suo funzionamento è molto semplice: il cerotto adesivo analizza il livello di zucchero nel sangue e dispone di una quantità sufficiente di insulina da somministrare al paziente attraverso piccoli aghi quando i livelli variano. Non appena il glucosio scende, l’erogazione di insulina cessa.
Il cerotto insulinico può essere indossato sull’addome per un massimo di tre giorni. Copre il fabbisogno di insulina in boli alimentari e in dosi correttive. Ogni volta che si premono i pulsanti, vengono erogate due unità di insulina ad azione rapida.
Il sensore è un cerotto che rimane impiantato nel braccio dell’utente per 14 giorni e il paziente può visualizzare i dati in tempo reale in qualsiasi momento avvicinando al cerotto un lettore o un telefono adattato. Il cerotto viene applicato sulla parte posteriore del braccio e raccoglie i valori del glucosio durante il giorno e la notte. Il sensore è impermeabile e può essere indossato quando si fa il bagno, si nuota o si fa attività fisica.
Il sensore per la misurazione del glucosio nel sangue è costituito da un cerotto che viene applicato sul braccio, sul quale è sufficiente passare il telefono cellulare per misurare il livello di glucosio.
Le dosi di insulina sono di tre tipi:
- Tasso basale: È il vantaggio maggiore dei microinfusori rispetto all’insulina iniettata, perché è possibile modificare la quantità di insulina ricevuta in diversi momenti della giornata.
- Dose di bolo: la maggior parte dei microinfusori dispone di una “procedura guidata per il bolo” che aiuta a calcolare la dose di bolo in base al livello di glucosio nel sangue e agli alimenti (grammi di carboidrati) consumati.
- Una correzione o una dose supplementare, se necessario: La quantità di una dose può essere programmata in base ai livelli di glicemia in diversi momenti della giornata.
I vantaggi: Non è necessario iniettare l’insulina, è più discreto rispetto all’insulina iniettata con una siringa, può erogare unità frazionate, consente un controllo più rigoroso della glicemia, può determinare un miglioramento dell’A1C, un minor numero di episodi ipoglicemici, una maggiore flessibilità nella dieta e nell’esercizio fisico.
La terapia con microinfusore di insulina è un metodo sempre più diffuso di terapia sostitutiva dell’insulina.
Alcuni svantaggi: Aumento del rischio di aumento di peso, rischio di infezioni o irritazioni cutanee nel sito di applicazione, l’uso del microinfusore rende evidente agli altri che si è affetti da diabete, la necessità di controllare la glicemia più volte al giorno e di contare i carboidrati; inoltre, è più costoso rispetto all’assunzione di iniezioni di insulina.
https://medlineplus.gov/spanish/ency/patientinstructions/000963.htm